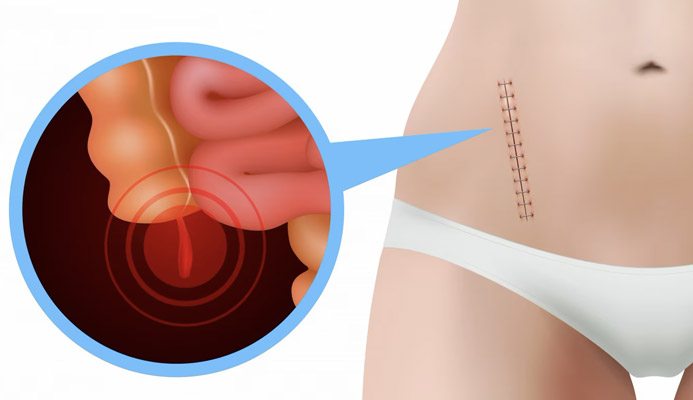
pensi di essere affetto da una condilomatosi anale?
nella zona peri-anale, cioè attorno all’orifizio anale, noti delle strane escrescenze, simili a ‘creste di gallo’?
hai prurito anale, frequenti dermatosi, che pensi siano dovute all’infezione da HPV?
leggi questa pagina per sapere tutto sulla condilomatosi anale, comprese le moderne terapie per contrastarla.
Cosa sono i condilomi anali?
le lesioni condilomatose sono causate dall'infezione incontrollata del virus hpv
i condilomi anali, chiamati anche verruche ano-genitali, sono delle lesioni pre-tumorali di natura benigna, causate da una risposta estrema del nostro sistema immunitario all’infezione di un virus, il Papilloma Virus Umano (HPV, acronimo inglese di Human Papilloma Virus).

il Papillomavirus è un virus dermatologico, cioè attacca principalmente le cellule della cute, e si trasmette per contatto diretto con superfici infette.
questa tipologia di infezione, che necessita di contatto diretto, lo fa rientrare a pieno diritto nella lunga lista delle Malattie Sessualmente Trasmissibili, ovverosia le malattie veneree.
i condilomi anali sono la risposta del sistema immunitario a un’infezione di HPV che, per molti motivi, il sistema immunitario stesso non è riuscita a contenere con sufficienza.
sopraffatto dal virus, il corpo dunque decide di ‘spingere’ le cellule infette verso l’esterno, cioè la cute, causando quindi l’eruzione delle lesioni condilomatose.
il processo di formazione dei condilomi anali non è dissimile da quello delle comuni verruche, anch’esse causate da un’infezione da HPV, seppur di differente tipologia.
Quali sono le cause dei condilomi anali?
condilomi perianali floridi
i condilomi anali sono delle vere e proprie lesioni pre-tumorali, formati direttamente dal nostro sistema immunitario che tenta di isolare e confinare il virus verso l’esterno del corpo.
per far sì che questo accada, il virus deve trovare un sistema immunitario però deficitario, depresso, o per cause temporanee o per infezioni croniche.
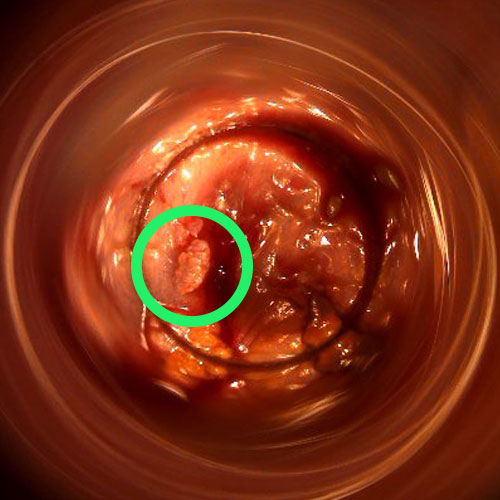
condiloma acuminato interno al canale anale
in un sistema immunitario sano, di una persona adulta ed in salute, il virus dell’HPV come viene passa, senza essere sintomatico, e senza quindi insospettire l’ospite (che, quasi sempre, non è proprio a conoscenza dell’infezione).
i condilomi si manifestano esclusivamente quando il virus trova un ambiente idoneo al suo iper-sviluppo, senza essere efficacemente contrastato dalla risposta immunitaria.
ecco perché la maggiore frequenza dell’insorgenza dei condilomi (dal 60% all’80% dei casi) si manifesta nelle persone con infezione da HIV non adeguatamente trattata, che da origine alla Sindrome da Immunodeficienza Acquisita (AIDS).
comunque, il virus può espandersi senza controllo anche in persone perfettamente sane, che però stanno subendo un periodo di stress psico-fisico, come ad esempio dopo una lunga cura antibiotica, una chemio o radioterapia, un’influenza pesante, una bronco-polmonite o una polmonite o, comunque, una patologia che ha debilitato il fisico e ha dunque abbassato le difese immunitarie.
Il virus dell'HPV non è in grado di sopravvivere fuori dalle cellule, ma il contagio indiretto (quindi, attraverso oggetti contaminati) è sempre possibile, benché più raro.
Questo perché su oggetti e luoghi è sempre possibile che vi siano tracce biologiche del paziente infetto, ad esempio frammenti di epitelio, su cui è ancora presente un'alta carica virale.
Il virus sopravvive nelle cellule distaccate dall'ospite per circa 20 minuti: un tempo tutto sommato sufficiente per infettare un nuovo ospite, se la condizione lo consente.
Ecco perché piscine, docce, saune e luoghi pubblici, specie se non ben igienizzati, possono essere una fonte di contagio per il Papilloma virus.
Si stima che il 5% di tutte le infezioni da HPV note sia stato originato non da un atto sessuale, bensì da un contagio da indumenti od oggetti su cui, in precedenza, si erano depositate cellule epiteliali infettate dal papilloma virus.
Ma l’infezione da HPV è comune nel mondo?

bonifica del canale ano-rettale mediante elettrocoagulazione
moltissimo: l’Organizzazione Mondiale della Sanità stima che il 75% circa di tutta la popolazione umana adulta abbia contratto, almeno una volta nella vita, il virus del Papilloma umano, ma che in larga parte questa percentuale sia comunque asintomatica.

severa condilomatosi ano-rettale
questa incredibile percentuale d’infezioni può essere spiegata con la relativa facilità di trasmissione del virus (semplice contatto diretto, anche con le mucose genitali) e la piccola carica virale che serve per scatenare un’infezione pericolosa per il nostro organismo.
essendo un virus appartenente alle MST, i rapporti sessuali sono comunque il mezzo preferenziale per il Papillomavirus, anche quelli protetti.
difatti, anche in presenza di adeguato profilattico, esso non è comunque sufficiente a garantire la totale protezione dal virus, e pertanto l’infezione (sebbene meno probabile) è comunque possibile.
Ci sono delle categorie maggiormente esposte al rischio di infezione da HPV?
essendo un virus sessualmente trasmissibile che predilige attaccare gli ospiti debilitati, è possibile stabilire una categoria di persone che, a livello probabilistico, hanno maggiori possibilità d’infezione.
esse sono:
I soggetti omosessuali
Il virus penetra con maggiore facilità nella mucosa anale, poiché essa non è protetta dallo strato corneo della cute (epidermide).
Altresì, le micro-lesioni che immancabilmente si presentano durante i rapporti sessuali anali indeboliscono la difesa della mucosa, facilitando l’accesso del virus;
I soggetti sieropositivi HIV non adeguatamente trattati
I pazienti infettati dal virus HIV che non seguono la regolare terapia antivirale vedono costantemente il loro sistema immunitario impegnato a contrastare l’infezione virale, e questo genera, alla lunga, una cronica immunodepressione, che negli stadi finali si tramuta in AIDS.
Ciò è un aiuto per il virus HPV, che trova quindi un terreno fertile per prosperare.
La terapia antivirale moderna è in grado di ridurre al minimo l’infezione da HIV, riportando i parametri immunologici a livelli comparabili con i non infetti, e quindi dovrebbe essere iniziata subito, ed essere proseguita con costanza, secondo il piano di mantenimento deciso dal Medico Immunologo;
Lavoratrici o lavoratori in ambito sessuale (sex workers)
Il virus HPV si trasmette principalmente, ma non esclusivamente, per via sessuale, tramite il contatto diretto di cute/mucosa.
Questa possibilità di contagio è maggiore nelle zone anali e genitali, in quanto prive di epidermide.
La protezione contraccettiva meccanica, con l’uso del preservativo, non garantisce purtroppo la totale impermeabilità al virus: è sempre possibile il contagio, seppur le percentuali si abbassino di molto.
Ecco perché i cosiddetti sex workers, ossia soggetti che praticano abitualmente la professione di meretricio, sono potenzialmente maggiormente esposti all’infezione da HPV (con tutte le altre patologie MST);
Persone con rapporti promiscui
Per gli stessi motivi sopra esposti riguardanti i sex workers, anche i soggetti con relazioni occasionali, poliamorose o rapporti comunque promiscui hanno maggiore probabilità di contrarre l’infezione ha HIV
Persone poco attente all’igiene e frequentatori di palestre, saune e piscine, o bagni pubblici
Il virus HPV può trasmettersi per via sessuale ma anche per semplice contatto con superfici infette.
Sebbene tale modalità di trasmissione sia meno probabile di quella sessuale, poiché il virus dell'HPV ha una vita media fuori dall'ospite estremamente breve, è comunque una possibilità di contagio.
Luoghi pubblici, pertanto, in cui vi può essere la commistione di asciugamani o effetti personali, sono luoghi di pericolo, specie se le superfici non sono ben disinfettate.
In un soggetto sano ed in salute (non fumatore), l'infezione da HPV come viene... Passa, senza dare alcun sintomo.
Difatti, il virus del Papilloma umano è un tipico virus opportunista, che predilige attaccare ospiti con basse difese immunitarie.
Un sistema immunitario efficiente riesce sempre a contrastarlo con efficacia, e ad impedirne l'iper-proliferazione (e lo sviluppo dei condilomi).
Quali sono i sintomi dei condilomi anali?
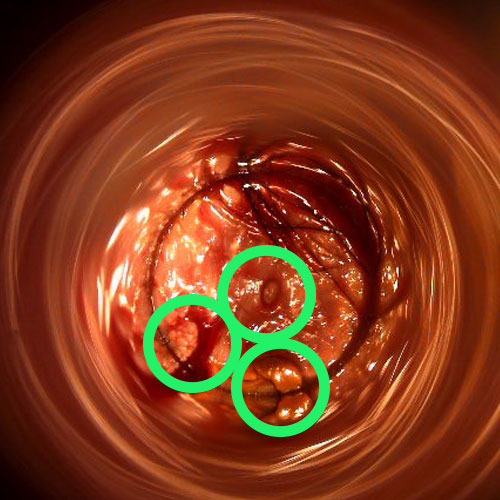
condilomi floridi interni al canale anale
i condilomi anali si presentano come delle escrescenze di forma e colore variabili, localizzati attorno all’ano o, a volte, anche dentro di esso.
difatti, l’infezione da HPV può propagarsi pressoché ovunque nella cute e nella mucosa, raggiungendo anche il canale rettale.

la dottoressa mentre bonidica dai condilomi il canale anale
la loro forma è essenzialmente di due tipi: acuminata (chiamati anche ‘creste di gallo’) o piatta.
la loro dimensione è variabile: da pochi millimetri ad anche più di un centimetro, e la loro evoluzione non è pronosticabile a priori.
la loro colorazione varia dal biancastro/rosato al bruno/scuro, anche qui seguendo evoluzioni imprevedibili.
a parte la loro presenza come neoformazioni, difficilmente i condilomi anali danno altri sintomi, ma in casi sporadici possono comunque dare luogo ad irritazioni e prurito anale.
questo perché la mucosa anale, nel tentativo di proteggersi dal virus, aumenta la produzione di muco, causando quindi il fenomeno dell’ano umido che porta a macerazione la cute, provocando quindi fastidiose dermatiti.
raramente i condilomi possono sanguinare, specie se presenti dentro il canale anale, per lacerazione dovuta al passaggio delle feci.
Come si diagnosticano i condilomi anali?
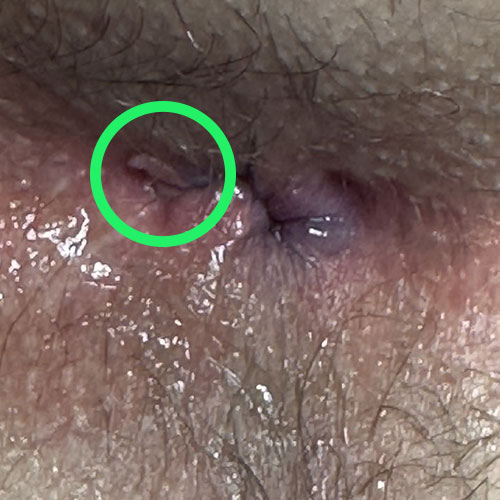
condiloma florido su prolasso emorroidario
la diagnosi dei condilomi anali è sostanzialmente clinica, e viene eseguita durante la visita proctologica.
al Medico Proctologo esperto basta una visita proctologica, accompagnata dall’esame di Videoproctoscopia Endoscopica Elettronica, per diagnosticare le lesioni condilomatose.
solitamente non sono necessari altri esami, neppure quello di colonscopia: l’espansione dei condilomi può affliggere la mucosa del retto, ma oltre quella non va, quindi non è necessario indagare oltre con l’endoscopia.
tuttavia, il Medico Proctologo può prescrivere delle indagini immunologiche al paziente, solitamente comprendenti anche un test HIV, per valutare lo stato del suo sistema immunitario.
C’è una terapia per l’infezione da HPV?
al momento, non esiste una cura antivirale specifica per l’infezione da HPV, quindi la sua eradicazione è lasciata totalmente al sistema immunitario dell’ospite.
questo fa sì che, ovviamente come in tutte le patologie virali, la prevenzione è da preferire in senso assoluto.
è stato di recente sviluppato un efficace e sicuro vaccino contro il Papillomavirus, che dovrebbe essere somministrato a tutti (maschi e femmine) prima del 15° anno d’età.
il vaccino è gratuito per i ragazzi in Italia, e può essere prenotato seguendo le direttive di questa pagina ministeriale.
in caso di avvenuta infezione, invece, è necessario attendere che il sistema immunitario sconfigga il virus, anche con l’aiuto di una terapia immunostimolante.
Allo stato attuale della Medicina, non esiste una terapia antivirale specifica per il virus HPV.
Questo vuol dire che è il sistema immunitario dell'ospite che, alla lunga, deve sconfiggere il virus, e fermare l'infezione.
Ciò può richiedere però del tempo, durante il quale è buona norma aiutare il corpo diminuendo la carica virale contenuta (ad altissimi livelli) nei condilomi.
Esiste una terapia per i condilomi anali?
sebbene non esista una terapia per eradicare l’infezione da HPV, esistono però svariate terapie per rimuovere i condilomi.
tali terapie possono essere essenzialmente farmacologiche (topiche) oppure chirurgiche.
l’eradicazione dei condilomi viene sempre suggerita al paziente, poiché essi sono delle vere e proprie lesioni pre-tumorali che, sebbene in rari casi, alla lunga possono degenerare in tumori veri e propri.
questo rischio si presenta perché, specie con alcuni tipi di virus HPV, nel lungo periodo la presenza dell’antigene nella cellula del derma può causare una sua formazione tumorale, dando origine ad un carcinoma.
tra le terapie topiche, la somministrazione di podofillina, un agente anti-tumorale capace di distruggere le cellule infettate dal Papillomavirus, è generalmente la soluzione di prima linea, almeno per infezioni non troppo estese.
la crioterapia con azoto liquido può essere praticata con successo, e da i migliori risultati quando le lesioni condilomatose sono confinate alla zona peri-anale.
la terapia chirurgica, invece, diviene necessaria quando i condilomi sono situati all’interno del canale ano-rettale o quando le loro dimensioni ed estensioni risultano considerevoli.
lo scopo della Chirurgia di eradicazione è la bonifica della zona malata ma, al contempo, anche quello di evitare inutili cicatrici e dolori al paziente.
per fare ciò, possono essere utilizzati tutti gli strumenti ritenuti più idonei dal Chirurgo: il bisturi a lama fredda, il laser ad alta frequenza, l’elettrocauterio o anche la lancia al plasma.
I condilomi possono recidivare?
come tutte le verruche causate dal virus HPV, anche i condilomi possono recidivare una volta asportati.
questo può succedere a prescindere dalla bravura del Chirurgo nel rimuovere le lesioni: alcune singole cellule, non visibili all’occhio umano e impossibili da individuare con qualsiasi altro metodo, possono comunque rimanere durante l’eradicazione, dando poi origine ad una nuova infezione.
statisticamente, le recidive dei condilomi sono molto comuni: compaiono di solito entro tre mesi dall’intervento di eradicazione e, sebbene possano ripresentarsi poi anche dopo anni, la loro recrudescenza nel lungo periodo è molto meno probabile.
Pensi di essere affetto da condilomi anali a Milano? La Dott.ssa Luisella Troyer può aiutarti

la Dott.ssa Luisella Troyer è un Chirurgo Proctologo con esperienza nella diagnosi e nella terapia della condilomatosi anale.
nel suo studio di Milano, in Via della Moscova, la Dottoressa può diagnosticare con precisione i condilomi anali non solo esterni, ma anche interni, avvalendosi della Videoproctoscopia Endoscopica Elettronica.
dalla Dottoressa troverai inoltre tutte le più moderne terapie mediche e chirurgiche per l’eradicazione dei condilomi anali.
FAQ (domande frequenti)
Il rischio che, col tempo, diventino lesioni maligne è sempre non trascurabile, e per questo è consigliata la loro asportazione.
I condilomi compaiono solo in determinati soggetti e con derminati situazioni cliniche. In oltre il 70% dei casi noti, l'infezione da HPV è asintomatica.
Nel caso del vaccino HPV, quando questo è somministrato prima dell'inizio dell'attività sessuale, il livello di protezione è quasi massimo, molto vicino al 100%.
Vaccinarsi quindi conviene sempre, e sarebbe meglio farlo da adolescenti.
Per quelle, è necessario attendere la risposta immunitaria dell'ospite.
il tuo proctologo d'eccellenza in centro a milano
la Dott.ssa Luisella Troyer è un Chirurgo Vascolare, perfezionata in Proctologia e Colonproctologia, che riceve a Milano, presso lo studio Salus Mea in Via della Moscova, 60.
nello studio, modernamente attrezzato, la Dottoressa eroga visite mediche specialistiche di Chirurgia Vascolare e Colonproctologia, per diagnosticare e risolvere problemi proctologici come:
- Emorroidi patologiche;
- Un trombo emorroidario;
- Ragadi anali;
- Condilomi anali;
- Ascessi peri-anali e fistole anali;
- Stitichezza cronica;
- Sindrome del colon irritabile;
- Incontinenza fecale;
- Rettocele;
- Sindrome del perineo discendente
nello studio, la Dottoressa effettua anche trattamenti mini-invasivi, come la cura delle emorroidi prolassate con l'innovativa scleromousse stabilizzata ad aria sterilizzata.
Per le sue diagnosi e le visite proctologiche, la Dott.ssa Luisella Troyer utilizza l'eccellenza della tecnologia diagnostica, come il moderno videoproctoscopio in alta definzione, per la Videoproctoscopia Endoscopica Elettronica.
lo studio Salus Mea dove visita la Dott.sa Luisella Troyer è nel cuore di Milano, ed è facilmente raggiungibile con la Linea Metropolitana MM2 (Linea Verde) fermata Moscova.
se vuoi raggiungere lo studio in autovettura, ricorda che lo studio è nella Zona a Traffico Limitato di Milano (Area C), quindi ti servirà il pass (clicca qui per tutte le informazioni e per acquistarlo).
se vieni da fuori Milano in treno, puoi scendere alla stazione Milano Centrale o Porta Garibaldi, prendere la linea MM2 (Linea Verde), e scendere alla fermata Moscova.
Tutti gli articoli sanitari presenti in questo sito sono stati scritti da Medici o informatori sanitari.
Le informazioni sanitarie sono date
secondo i principi di scienza e coscienza, senza ausilio di algoritmi generativi.
Tutti gli articoli sanitari sono materiale originale, attendibile, verificato e inviato all'Ordine provinciale di appartenenza.
Nessun articolo è stato scritto, anche parzialmente, da un'intelligenza artificiale generativa.
Tutti i disegni anatomici e le tavole mediche presenti nel sito sono stati realizzati da artisti scientifici, in possesso di Diploma Accademico rilasciato da un istituto AFAM e che hanno regolarmente superato gli esami universitari dei corsi obbligatori di Anatomia Artistica.
Nessuna tavola anatomica o disegno illustrativo presente nel sito è stato realizzato da un software di intelligenza artificiale generativa.
Le tavole anatomiche di questo sito sono quindi materiale artistico-scientifico verificato e attendibile, sempre approvato da un Medico regolarmente abilitato alla professione.
Vuoi un aiuto rapido? Chiedi al Dr. AMO!
Il Dr. AMO (che sta per Assistente Medico Odontoiatrico) è il software di AI integrato in questo sito.
È stato programmato da Medici, tecnici informatici e informatori sanitari con l'obiettivo di aiutarti a trovare le informazioni sanitarie che stai cercando, in maniera rapida e veloce.
Il Dr. AMO ti può fornire aiuto e supporto in ogni momento, e può aiutarti a trovare rapidamente le risposte alle tue domande, nonché può aiutarti a prenotare una visita con lo studio.
Tutte le informazioni che ti da il Dr. AMO provengono da un database originale di contenuti medici e sanitari, verificato da un Medico regolarmente abilitato alla professione, e l'AI è stata addestrata con la direttiva principale di proteggere la tua vita e la tua salute.
Puoi chiedere aiuto in ogni momento al Dr. AMO, cliccando sul pulsante che trovi al lato di ogni pagina del sito.
Quindi ricorda che...
- i condilomi sono la risposta estrema del nostro fisico ad un attacco particolarmente aggressivo dato dal virus del papilloma umano (HPV), non adeguatamente controllato dal sistema immunitario;
- il virus dell'HPV è un virus opportunistico che si trasmette col contatto diretto, specialmente per via sessuale;
- in un soggetto sano, in salute e non fumatore, il virus hpv è essenzialmente asintomatico;
- i condilomi sono delle lesioni carnose, piatte o acuminate, considerate pre-cancerose;
- i condilomi possono manifestarsi in ogni punto della cute o della mucosa, anale o orale, e solitamente hanno la tendenza a formarsi a grappoli;
- essendo lesioni pre-tumorali, vi è il rischio, anche se raro, di una loro degenerazione maligna;
- alcuni tipi di hpv sono più oncologici rispetto ad altri;
- i condilomi si manifestano quasi esclusivamente in persone immunodepresse, momentaneamente o temporaneamente, per cure antibiotiche, oncologiche, periodi di particolare stress o tensione, o vittime di recente precedente infezione batterica o virale, che ha spossato il sistema immunitario;
- non vi è una cura antivirale specifica per il virus hpv, ma vi sono efficaci trattamenti per eradicare i condilomi;
- i condilomi anali possono presentarsi sul bordo dell'orifizio anale, nella zona peri-anale oppure anche dentro il canale anale, fino al retto;
- il trattamento per l'eradicazione dei condilomi può essere medico o chirurgico, a seconda del loro posizionamento, della loro quantità e della loro dimensione;
- i condilomi possono recidivare dopo il trattamento, ma ciò non deve scoraggiare il paziente: alla lunga, tutte le terapie riescono ad eradicarli
Nota deontologica
La Proctologia, in Italia, non ha ancora una Scuola di Specializzazione riconosciuta dal Ministero dell'Istruzione.
Non è quindi legalmente possibile riportare l'aggettivo 'specialista' al Medico Proctologo, poiché tale titolo accademico è riservato solo al Medico che, legalmente, ottiene un Diploma di Specializzazione.
Come branca della Medicina, la Proctologia può essere inquadrata come disciplina chirurgica, che può però allargarsi ed intendersi perfezionamento della Gastroenterologia, della Dermatologia, della Chirurgia Vascolare, dell'Oncologia, della Infettivologia e, non ultimo, anche della Ginecologia.
Questo vuol dire che la formazione del Medico che intende definirsi 'Proctologo' è effettuata prevalentemente sul campo, attraverso l'esperienza diretta e i casi clinici affrontati e risolti, nonché del continuo studio ed aggiornamento professionale.
La Dott.ssa Luisella Troyer, iscritta all'Ordine dei Medici Chirurghi ed Odontoiatri di Milano, tiene dunque a precisare che ella è un Medico Chirurgo Specialista in Chirurgia Vascolare, e perfezionata poi Proctologo durante il suo trentennale esercizio della professione medica.

Quest'articolo è stato revisionato ed aggiornato dalla Dott.ssa Luisella Troyer il giorno:
domenica 20 aprile, 2025
La Dott.ssa Luisella Troyer è un Medico Chirurgo, specializzata in Chirurgia Vascolare e perfezionata in Proctologia.
Sin dal suo percorso come specializzanda, la Dottoressa ha avuto a cuore lo studio e la cura delle patologie proctologiche, in particolar modo delle emorroidi e dei prolassi emorroidari.
Ha accumulato, nel corso del suo esercizio come Chirurgo, circa 5000 ore di sala operatoria come primo operatore, di cui circa 120 di emorroidectomia Milligan-Morgan.
È uno dei primi Medici ad aver studiato e sperimentato la terapia con scleromousse per le emorroidi patologiche, che la Dottoressa ha giudicato d'elezione per il trattamento non traumatico dei prolassi emorroidari, con statistiche di risoluzione superiori al 95% e pertanto spesso comparabili con l'accesso chirurgico.
In ogni sua visita proctologica la Dottoressa utilizza, a complemento della valutazione clinica, un moderno videoproctoscopio totalmente digitale, di sua ideazione e realizzazione, in grado di catturare in tempo reale flussi video in alta risoluzione, che compone l'esame specialistico denominato Videoproctoscopia Endoscopica Elettronica.

Esegui l'esame della Video Proctoscopia Endoscopica Elettronica*

Esegui l'esame della Video Proctoscopia Endoscopica Elettronica*






La ritengo una persona preparata ed empatica."